8 طرق حديثة لعلاج التشوهات الوعائية وتحسين جودة الحياة
تقديم
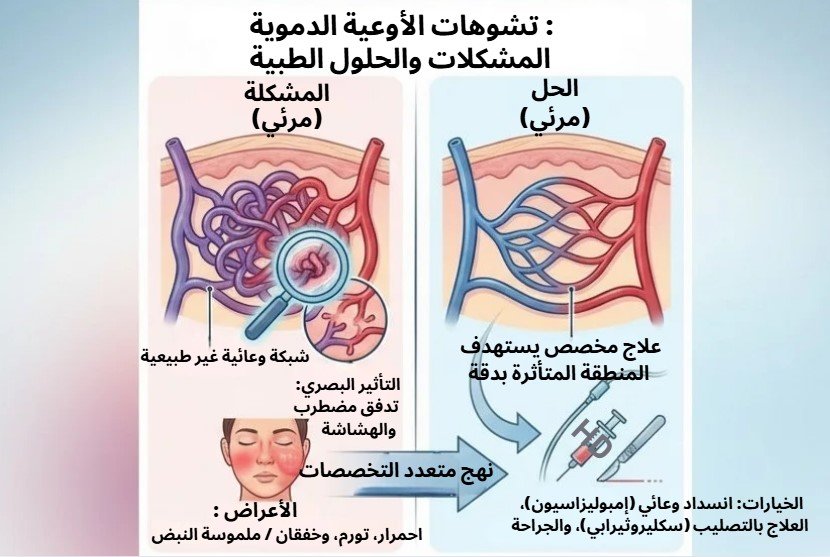
يُعد علاج التشوهات الوعائية من المواضيع الطبية الدقيقة التي تتطلب فهمًا عميقًا لطبيعة الأوعية الدموية ووظيفتها داخل الجسم. هذه التشوهات ليست مجرد تغيرات سطحية، بل تمثل اضطرابات معقدة في بنية الأوعية أو في تدفق الدم، وقد تؤدي إلى تأثيرات صحية ووظيفية وجمالية متفاوتة حسب شدتها وموقعها.
تتطور هذه الحالات بشكل تدريجي في كثير من الأحيان، وقد تبقى غير مشخصة لفترة طويلة بسبب غياب الأعراض الواضحة في المراحل الأولى. ومع مرور الوقت، تبدأ العلامات في الظهور، مما يستدعي تدخلًا طبيًا مدروسًا يهدف إلى تحسين الدورة الدموية، تقليل الأعراض، ومنع حدوث مضاعفات قد تكون خطيرة.
فهم شامل لمفهوم علاج التشوهات الوعائية
يشمل علاج التشوهات الوعائية مجموعة من الإجراءات الطبية التي تهدف إلى التحكم في الخلل الموجود داخل الأوعية الدموية، سواء كان هذا الخلل ناتجًا عن توسع غير طبيعي، أو اتصال غير سليم بين الشرايين والأوردة، أو ضعف في جدران الأوعية.
من الناحية العلمية، يهدف العلاج إلى:
- تنظيم تدفق الدم داخل الأوعية
- تقليل الضغط غير الطبيعي
- تحسين تروية الأنسجة
- منع تدهور الحالة مع الوقت
هذا يتطلب تقييمًا دقيقًا للحالة باستخدام وسائل تشخيص متقدمة، قبل اتخاذ القرار العلاجي المناسب.
متى يصبح التدخل العلاجي ضروريًا؟
لا يتم اللجوء إلى علاج التشوهات الوعائية في كل الحالات بشكل فوري، بل يعتمد القرار على مجموعة من المعايير الطبية.
يصبح التدخل ضروريًا عندما:
- يظهر ألم مستمر أو متزايد
- يحدث تورم واضح يؤثر على الحركة
- تظهر تغيرات جلدية مثل التقرحات
- يحدث نزيف أو التهابات متكررة
- تتأثر الوظيفة اليومية أو الحالة النفسية
في هذه الحالات، يكون الهدف الأساسي هو منع تطور المرض والحفاظ على سلامة الأنسجة.
الأساس العلمي لاختيار طريقة العلاج
يعتمد نجاح علاج التشوهات الوعائية على فهم طبيعة الحالة من حيث:
- نوع التشوه (وريدي، شرياني، شعيري)
- حجم التشوه وامتداده
- سرعة تدفق الدم داخله
- تأثيره على الأنسجة المحيطة
كل هذه العوامل تُحدد الطريقة الأنسب للعلاج، حيث لا توجد طريقة واحدة تناسب جميع الحالات.
1. العلاج التحفظي وتعديل نمط الحياة
يُعتبر هذا النوع من علاج التشوهات الوعائية الخطوة الأولى، خاصة في الحالات البسيطة أو التي لا تُظهر أعراضًا شديدة.
كيف يعمل هذا العلاج؟
يعتمد على تحسين الظروف العامة للدورة الدموية من خلال:
- تقليل الضغط على الأوعية
- تعزيز عودة الدم إلى القلب
- منع ركود الدم في الأطراف
الإجراءات الأساسية
- ارتداء الجوارب الطبية الضاغطة التي تساعد على تقليل التورم
- ممارسة النشاط البدني مثل المشي لتحفيز الدورة الدموية
- تجنب الوقوف أو الجلوس لفترات طويلة
- رفع الساقين أثناء الراحة
أهميته
رغم بساطته، إلا أنه يُساهم بشكل كبير في تقليل الأعراض ومنع تفاقم الحالة، خاصة عند الالتزام به على المدى الطويل.
2. العلاج الدوائي ودوره التكميلي
يُستخدم العلاج الدوائي كجزء من علاج التشوهات الوعائية بهدف دعم الجسم في مواجهة الأعراض.
آلية عمل الأدوية
- تقليل الالتهاب داخل الأوعية
- تحسين مرونة جدران الأوعية
- تقليل تسرب السوائل إلى الأنسجة
نتائجه
- تخفيف الألم
- تقليل التورم
- تحسين الإحساس بالراحة
ملاحظات مهمة
العلاج الدوائي لا يُعالج التشوه بشكل نهائي، لكنه يُعتبر داعمًا مهمًا ضمن خطة علاج شاملة.
3. العلاج بالتصليب (Sclerotherapy)
يُعد من أكثر الطرق استخدامًا في علاج التشوهات الوعائية، خاصة تلك المرتبطة بالأوردة.
كيف يتم؟
يتم حقن مادة خاصة داخل الوريد المصاب، مما يؤدي إلى:
- تهيج الجدار الداخلي
- انكماش الوريد
- إغلاقه تدريجيًا
لماذا يُعتبر فعالًا؟
لأنه يعالج السبب المباشر وهو تدفق الدم غير الطبيعي داخل الوريد.
النتائج
- اختفاء تدريجي للتشوه
- تحسين المظهر الخارجي
- تقليل الأعراض
4. العلاج بالليزر وتقنياته المتقدمة
يدخل الليزر ضمن أحدث وسائل علاج التشوهات الوعائية، خاصة في الحالات السطحية.
آلية العمل
تعتمد على توجيه طاقة ضوئية دقيقة تمتصها الأوعية الدموية، مما يؤدي إلى:
- ارتفاع درجة الحرارة داخل الوعاء
- تدميره دون التأثير على الجلد المحيط
مميزاته
- دقة عالية
- نتائج تجميلية ممتازة
- عدم الحاجة إلى جراحة
5. العلاج التداخلي بالقسطرة
يُعتبر من التقنيات الحديثة في علاج التشوهات الوعائية.
كيف يتم؟
- إدخال قسطرة دقيقة عبر الأوعية
- توجيهها باستخدام الأشعة
- حقن مواد لإغلاق أو تقليل التشوه
مميزاته
- استهداف دقيق
- تقليل المخاطر
- فترة تعافي قصيرة
6. التدخل الجراحي للحالات المتقدمة
يُستخدم عندما لا تكون الطرق الأخرى كافية ضمن علاج التشوهات الوعائية.
أهداف الجراحة
- إزالة التشوه
- إصلاح الأوعية
- تحسين الوظيفة
متى يُلجأ إليها؟
- في الحالات الكبيرة أو المعقدة
- عند وجود مضاعفات خطيرة
7. العلاج المركب (المتكامل)
في كثير من الحالات، يتم الجمع بين عدة تقنيات ضمن علاج التشوهات الوعائية.
لماذا هذا النهج؟
لأن بعض الحالات تحتاج إلى:
- أكثر من تقنية
- علاج تدريجي على مراحل
مثال
- التصليب + الليزر
- القسطرة + الجراحة
هذا يُعطي نتائج أفضل وأكثر استقرارًا.
8. المتابعة وإعادة التأهيل بعد العلاج
مرحلة ما بعد علاج التشوهات الوعائية لا تقل أهمية عن العلاج نفسه.
أهدافها
- تثبيت النتائج
- منع عودة الحالة
- تحسين وظيفة الأنسجة
تشمل
- متابعة طبية منتظمة
- الالتزام بنمط حياة صحي
- مراقبة أي أعراض جديدة
تأثير العلاج على جودة الحياة
يساهم علاج التشوهات الوعائية بشكل كبير في:
- تقليل الألم
- تحسين الحركة
- استعادة الثقة بالنفس
- تحسين المظهر العام
وهذا ينعكس بشكل مباشر على الحياة اليومية للمريض.
حسب منظمة الصحة العالمية (OMS)
تشير منظمة الصحة العالمية (OMS) إلى أن علاج التشوهات الوعائية يجب أن يتم ضمن خطة متكاملة تشمل التشخيص المبكر، اختيار العلاج المناسب، والمتابعة المستمرة. كما تؤكد على أهمية الوقاية وتغيير نمط الحياة في تقليل تطور الأمراض الوعائية وتحسين النتائج على المدى الطويل.
الخلاصة
يمثل علاج التشوهات الوعائية خطوة أساسية نحو استعادة التوازن في الجهاز الدوري وتحسين جودة الحياة. تتعدد الخيارات العلاجية، من الأساليب البسيطة إلى التقنيات المتقدمة، مما يسمح بتكييف العلاج حسب كل حالة.
إن النجاح في العلاج يعتمد على التشخيص المبكر، الفهم الجيد للحالة، والالتزام بالخطة العلاجية. ومع التطور المستمر في الطب، أصبح من الممكن تحقيق نتائج فعالة ومستدامة، مما يمنح المرضى فرصة حقيقية للعيش بشكل طبيعي وصحي.
- لحجز موعد في عيادة طب وجراحة الأوعية الدموية للدكتور الإدريسي رضوان بطنجة، اضغط هنا:
حجزموعد .